La sensazione di instabilità o di perdita dell’equilibrio è un’esperienza comune, che molte persone sperimentano almeno una volta nella vita. Tuttavia, è fondamentale sapere che non tutte le sensazioni di instabilità sono uguali. Due termini spesso usati – capogiri e vertigini – descrivono esperienze simili, ma distinte. Riconoscere la differenza tra questi due disturbi può facilitare il dialogo con il medico e aiutare a individuare le cure più appropriate quando necessario.
In questo articolo spiegheremo in che modo si manifestano vertigini e capogiri, ne evidenzieremo le principali cause, accenneremo ai segnali di allarme che richiedono attenzione immediata, proporremo semplici autocontrolli da fare in autonomia e illustreremo come i medici valutano questi sintomi. Comprendendo meglio queste differenze, potrete prepararvi a gestire la vostra salute in modo più consapevole e sapere quando sia necessario rivolgersi a uno specialista.
Come si manifestano vertigini e capogiri
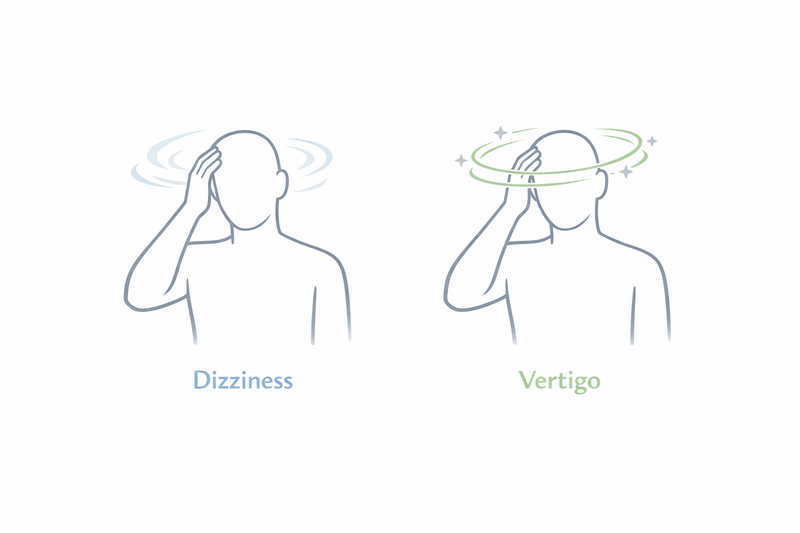
Il termine vertigini viene spesso usato in modo generico e può racchiudere diverse sensazioni: dalla testa leggera o lo svenimento, alla perdita di stabilità durante i movimenti. Spesso le persone danno significati diversi alla parola “vertigini”, per questo è importante essere precisi nella descrizione di ciò che si prova.
- Sensazione di stordimento: è quella sensazione di testa vuota, come se si stesse per svenire, simile a ciò che si può avvertire alzandosi troppo velocemente o dopo un lungo digiuno.
- Instabilità: si può avvertire una sensazione di traballamento o di perdita imminente dell’equilibrio, senza però percepire che tutto intorno giri.
- Vertigini: qui si parla di una sensazione specifica, quella in cui si percepisce che l’ambiente circostante (o voi stessi) stia ruotando, inclinando o muovendosi, pur restando fermi. Viene spesso paragonata a un “girotondo” o al sentirsi su una giostra.
Le vertigini, quindi, possono presentarsi insieme ad altri sintomi come nausea, vomito, sudorazione o movimenti oculari involontari. I capogiri invece si manifestano più frequentemente come stordimento o sensazione di svenimento imminente e sono meno collegati a una percezione di rotazione.
Poiché la parola “vertigini” può essere intesa in modi diversi, descrivere con precisione ciò che si avverte (se è una sensazione di rotazione, galleggiamento, svenimento o squilibrio) può essere di grande aiuto per il medico nell’individuare la causa del sintomo.
Cause più comuni
Le cause che portano all’insorgenza di vertigini e capogiri sono molto varie. Capire cosa scatena i sintomi può restringere il campo delle possibili origini.
Capogiri (sensazione di testa leggera, instabilità)
- Pressione bassa: alzarsi repentinamente può far diminuire la pressione sanguigna, provocando un senso di svenimento (ipotensione ortostatica).
- Disidratazione o surriscaldamento: non bere abbastanza, sudare molto o essere esposti al caldo può abbassare la pressione e causare capogiri.
- Problemi cardiaci: aritmie o altre patologie del cuore possono ridurre il flusso di sangue al cervello.
- Basso livello di zuccheri nel sangue: saltare i pasti o soffrire di diabete può causare la testa leggera.
- Farmaci: alcuni medicinali danno come effetto collaterale il senso di stordimento.
- Ansia o attacchi di panico: lo stress o disagio emotivo possono favorire episodi di instabilità o perdita dell’equilibrio.
Vertigini (sensazione di girare)
- Disturbi dell’orecchio interno: l’origine più comune delle vertigini è un problema a carico dell’orecchio interno, responsabile dell’equilibrio.
- Vertigine parossistica posizionale benigna (VPPB): brevi crisi di vertigini scatenate da movimenti della testa.
- Neurite vestibolare o labirintite: infezioni o infiammazioni dell’orecchio interno che provocano vertigini improvvise e intense.
- Malattia di Ménière: patologia caratterizzata da attacchi ricorrenti di vertigine, calo dell’udito, acufeni (ronzii) e senso di orecchio pieno.
- Emicrania: in alcune persone la vertigine compare durante un attacco di emicrania, anche senza mal di testa.
- Trauma cranico: un colpo può coinvolgere le strutture dell’equilibrio e scatenare vertigini.
- Alcuni farmaci: medicinali che interferiscono con l’orecchio interno o il sistema nervoso possono provocare la sensazione di rotazione.
Le cause di capogiro e vertigine spesso sono distinte, ma possibili sovrapposizioni esistono: ad esempio, sia l’ansia sia alcuni farmaci possono scatenare entrambi i disturbi. Una descrizione chiara dei sintomi aiuta il medico a individuare correttamente il problema.
Segnali di allarme: quando occorre una valutazione urgente
Nella maggior parte dei casi, vertigini e capogiri non dipendono da condizioni gravi, ma in alcune situazioni possono segnalare un problema serio. Se compaiono uno o più dei seguenti sintomi, è importante consultare immediatamente un medico:
- Mal di testa improvviso e intenso: soprattutto se è il più forte mai provato.
- Difficoltà nel parlare, debolezza, intorpidimento o asimmetrie del viso: possibili segni di ictus.
- Perdita di coscienza: svenimenti, anche brevi.
- Dolore toracico o palpitazioni: sintomi che possono indicare un problema al cuore.
- Nuove o gravi difficoltà a camminare, marcata instabilità o incapacità a rimanere in piedi: soprattutto se insorte improvvisamente.
- Visione doppia o perdita improvvisa della vista: cambiamenti visivi acuti.
- Vomito persistente: incluso l’impossibilità di trattenere liquidi, che espone a rischio di disidratazione.
- Trauma cranico recente: in particolare se accompagnato da confusione o sonnolenza.
Questi sintomi possono essere indicatori di condizioni severe, come ictus, infarto o infezioni gravi. È fondamentale non aspettare: chiamate il 112 o recatevi al pronto soccorso più vicino senza indugio.
Semplici autocontrolli: come interpretare i sintomi
Se soffrite di capogiri o vertigini, potete eseguire semplici controlli a casa per ottenere alcune indicazioni da riferire poi al vostro medico. Questi controlli non sostituiscono una valutazione specialistica, ma aiutano a raccogliere informazioni utili.
- Alzatevi lentamente: se i sintomi si manifestano soprattutto quando vi alzate bruscamente, potrebbero essere legati a un calo di pressione. Provate ad alzarvi con calma e verificate se la sensazione migliora.
- Annotate i fattori scatenanti: la sensazione si presenta quando muovete la testa in un certo modo? Ad esempio, la VPPB spesso causa vertigini quando vi girate nel letto o guardate in alto.
- Verificate sintomi correlati: notate anche perdita o calo dell’udito, ronzii o senso di orecchio pieno? Questi segnali possono far pensare a problemi all’orecchio interno.
- Ascoltate il vostro stato emotivo: i sintomi compaiono in presenza di ansia, stress, battito accelerato o sudorazione?
- Controllate idratazione e alimentazione: avete mangiato e bevuto a sufficienza? Disidratazione o calo glicemico possono portare a capogiri.
- Testate l’equilibrio: se lo ritenete sicuro, provate a stare in piedi con i piedi uniti e gli occhi chiusi. Un senso di instabilità può indicare un problema di equilibrio, ma non tentate questo esercizio se rischiate di cadere.
Gli autocontrolli possono aiutare a individuare delle ricorrenze, ma non sono strumenti diagnostici. In caso di dubbi, sintomi intensi, persistenti o in peggioramento, rivolgetevi sempre a un medico.
Come il medico valuta vertigini e capogiri
Durante la visita per capogiri o vertigini il primo passo sarà un’accurata raccolta della vostra storia clinica. Più dettagli fornirete, più la visita sarà efficace.
Anamnesi
- Che tipo di sensazione provate esattamente: rotazione, stordimento, instabilità?
- Da quando compaiono i sintomi? Quanto durano?
- Cosa li scatena o li allevia?
- Ci sono altri disturbi associati, come nausea, mal di testa, problemi di udito, dolore toracico o palpitazioni?
- Soffrite di patologie come malattie cardiache, diabete, emicrania, ansia?
- Assumete farmaci?
Esame obiettivo
- Misurazione della pressione e della frequenza cardiaca in diverse posizioni (sdraiati, seduti, in piedi).
- Esame delle orecchie e dell’udito.
- Ricerca di movimenti oculari anomali (nistagmo), che possono indicare vertigine.
- Valutazione dell’equilibrio e della deambulazione.
- Esame neurologico per individuare eventuali debolezze, alterazioni della sensibilità o problemi di coordinazione.
Altri accertamenti
In base al quadro clinico il medico potrebbe suggerire ulteriori esami, tra cui:
- Esami del sangue per valutare anemia, infezioni o ipoglicemia.
- ECG o monitoraggio cardiaco in caso di sospetti problemi cardiaci.
- Risonanza magnetica o TAC per indagare possibili cause cerebrali.
- Test specialistici per equilibrio o udito se si sospettano disturbi dell’orecchio interno.
Nella maggior parte dei casi capogiri e vertigini vengono identificati attraverso un’anamnesi dettagliata e una visita medica completa. Non sempre si trova una causa precisa, ma è comunque possibile gestire efficacemente i sintomi. Se ci sono sospetti di patologie gravi, il medico valuterà immediatamente ulteriori approfondimenti.
Se alle vertigini si associano svenimenti o perdita di conoscenza, può essere utile approfondire le cause di sincope e i segnali di allarme leggere la nostra guida dedicata ai casi di svenimento e ai passi successivi.
Ricordate: vertigini e capogiri sono disturbi comuni e spesso non pericolosi, ma sintomi nuovi, gravi o inspiegabili devono sempre essere segnalati e discussi col medico. Annotare la frequenza e la tipologia delle sensazioni può aiutare lo specialista a identificare la causa e suggerire il percorso più adatto per il vostro benessere.