Se sentir instable ou déséquilibré est une expérience courante que beaucoup de personnes vivent à un moment ou à un autre. Pourtant, il est important de savoir que toutes les sensations d’instabilité ne se ressemblent pas. Deux termes souvent employés—« étourdissements » et « vertiges »—décrivent des sensations proches mais différentes. Faire la distinction entre les deux vous permettra de mieux communiquer avec votre professionnel de santé et de recevoir des soins adaptés si nécessaire.
Cet article détaille comment se manifestent les étourdissements et les vertiges, en présente les causes les plus fréquentes, met en avant les signes devant alerter, propose des auto-évaluations simples et explique comment les médecins procèdent à l’évaluation de ces symptômes. En comprenant ces différences, vous serez mieux armé pour gérer votre santé et déterminer quand consulter un médecin.
Comment se manifestent les étourdissements et les vertiges ?
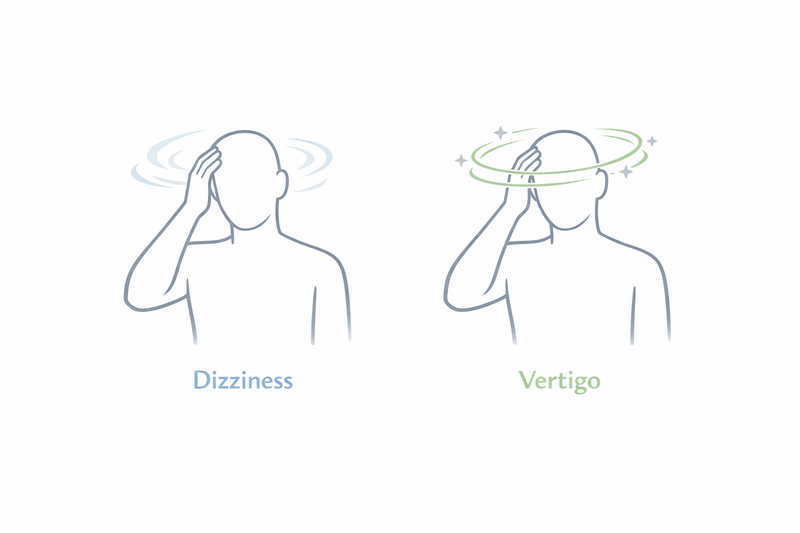
Le mot « vertige » est souvent utilisé comme un terme générique qui recouvre toute une palette de sensations : impression de tête légère, malaise, sensation de perdre connaissance ou de manquer d’équilibre. Chacun décrit ses symptômes différemment ; il est donc essentiel d’être précis lorsque vous expliquez ce que vous ressentez.
- Étourdissement : sensation soudaine que vous pourriez vous évanouir, semblable à celle qu’on peut ressentir en se levant trop rapidement ou en cas de jeûne prolongé.
- Instabilité : impression de vaciller ou de perdre l’équilibre, sans pour autant ressentir de mouvements rotatoires.
- Vertige : sensation bien particulière : impression que vous ou votre environnement tournez, basculez ou bougez alors que vous êtes immobile. On la compare souvent à la sensation d’être sur un manège en rotation.
Le vertige peut s’accompagner d’autres signes comme des nausées, vomissements, sueurs ou mouvements anormaux des yeux. L’étourdissement, pour sa part, se traduit plutôt par une impression de tête vide ou de perte imminente de connaissance, sans réelle sensation de mouvement rotatif.
Justement parce que « vertige » est un terme flou pour beaucoup, décrire précisément votre ressenti (tournis, flottement, sensation de perdre connaissance ou déséquilibre) aide le médecin à identifier la cause sous-jacente.
Causes fréquentes de chaque type de symptôme
Les origines possibles des étourdissements et vertiges sont variées. Identifier le contexte dans lequel apparaissent vos symptômes peut déjà aider à en déterminer la cause.
Étourdissements (tête légère, instabilité)
- Baisse de tension : Se lever brusquement peut faire chuter la pression artérielle et donner la sensation d’avoir la tête qui tourne (hypotension orthostatique).
- Déshydratation ou surchauffe : Boire trop peu ou rester longtemps dans la chaleur peut entraîner une chute de pression et des malaises.
- Problèmes cardiaques : Un rythme cardiaque irrégulier ou un autre trouble peut réduire l’apport sanguin au cerveau.
- Hypoglycémie : Sauter des repas ou être diabétique peut provoquer ce type de symptômes.
- Médicaments : Certains traitements ont parmi leurs effets secondaires des sensations d’étourdissement.
- Anxiété ou crise de panique : Le stress intense peut entraîner des épisodes d’étourdissements ou une sensation de déséquilibre.
Vertiges (sensation de tournis)
- Atteinte de l’oreille interne : C’est la cause la plus courante, l’oreille interne jouant un rôle clé dans l’équilibre.
- Vertige positionnel paroxystique bénin (VPPB) : Courtes crises de vertige déclenchées par des changements de position de la tête.
- Névrite vestibulaire/labyrinthite : Infections ou inflammations de l’oreille interne entraînant des vertiges soudains et intenses.
- Maladie de Ménière : Pathologie chronique associant crises de vertiges, perte d’audition, acouphènes (bourdonnements) et sensation d’oreille pleine.
- Migraine : Certaines formes de migraine provoquent des vertiges, même sans maux de tête associés.
- Traumatisme crânien : Un choc à la tête peut altérer les structures de l’équilibre.
- Médicaments : Certains médicaments affectent l’oreille interne ou le cerveau et provoquent des vertiges.
Certains facteurs (comme l’anxiété ou la prise de certains médicaments) peuvent provoquer aussi bien des étourdissements que des vertiges. C’est pourquoi il est essentiel de donner une description détaillée de ce que vous vivez.
Signes d’alerte : quand consulter en urgence ?
Bien que la plupart des cas d’étourdissements ou de vertiges ne mettent pas la vie en danger, certains symptômes doivent vous alerter :
- Maux de tête soudains et très intenses, surtout s’il s’agit du pire de votre vie
- Difficulté à parler, faiblesse, engourdissement ou paralysie du visage (signes possibles d’un accident vasculaire cérébral)
- Perte de connaissance, même brève
- Douleur dans la poitrine ou palpitations
- Troubles soudains de la marche, déséquilibre prononcé ou incapacité à tenir debout
- Vision double ou perte soudaine de la vue
- Vomissements persistants, impossibilité de garder les liquides (risque de déshydratation)
- Choc à la tête récent accompagné de confusion ou de somnolence
Ces symptômes peuvent révéler une cause grave (accident vasculaire cérébral, infarctus, infection sévère). Contactez les urgences immédiatement ou rendez-vous sans attendre à l’hôpital si de tels signes apparaissent.
Auto-évaluations simples : mieux comprendre vos symptômes
Lorsque vous ressentez vertige ou étourdissement, vous pouvez réaliser quelques observations simples à la maison. Elles ne remplacent pas l’avis d’un professionnel mais permettent d’orienter le dialogue avec votre médecin.
- Changez de position lentement : Si vos symptômes apparaissent lorsque vous vous levez trop vite, cela évoque souvent une chute de tension. Essayez de vous relever doucement et observez si cela s’améliore.
- Repérez les circonstances déclenchantes : Le malaise survient-il lors de certains mouvements de la tête, par exemple en vous retournant dans le lit ou en levant les yeux ? Cela évoque un VPPB.
- Recherchez d’autres symptômes associés : Perte auditive, bourdonnement ou sensation de plénitude d’une oreille ? Cela peut orienter vers un problème d’oreille interne.
- Évaluez le lien avec l’anxiété : Les symptômes surviennent-ils lors de stress, sont-ils accompagnés d’accélération du cœur, sueurs ou peur intense ?
- Faites attention à l’alimentation et l’hydratation : Avez-vous bu et mangé suffisamment ? Une hypoglycémie ou une déshydratation peuvent expliquer nombre de malaises.
- Test d’équilibre simple : Si vous n’êtes pas à risque de chute, essayez de tenir debout, pieds joints et yeux fermés. Une sensation d’instabilité peut indiquer un trouble de l’équilibre (n’effectuez pas ce test sans aide si vous risquez de tomber).
Ces observations vous aident à mieux cerner vos symptômes, mais ne sont pas des diagnostics. Si vous avez le moindre doute, ou si les symptômes sont intenses, persistants ou s’aggravent, consultez un professionnel de santé.
Comment les médecins évaluent-ils ces symptômes ?
Lors d’une consultation, le médecin commencera par un entretien détaillé. Plus vous pourrez fournir d’informations, plus le diagnostic a de chances d’être précis.
Antécédents médicaux
- Quelle sensation ressentez-vous exactement : vertige, étourdissement, déséquilibre… ?
- Depuis quand et combien de temps cela dure-t-il ?
- Qu’est-ce qui déclenche ou soulage vos symptômes ?
- Existe-t-il des signes associés : nausées, céphalées, perte d’audition, douleur thoracique, palpitations ?
- Avez-vous un antécédent de maladie chronique (cœur, diabète, migraine, anxiété…) ?
- Prenez-vous actuellement des médicaments ?
Examen physique
- Prise de la pression artérielle et du pouls dans différentes positions (couché, assis, debout)
- Inspection des oreilles et du système auditif
- Recherche de nystagmus (mouvements anormaux des yeux évocateurs de vertige)
- Évaluation de la marche et de l’équilibre
- Examens neurologiques ciblés (faiblesse, engourdissement, troubles de la coordination…)
Examens complémentaires
Selon la présentation, le médecin pourra proposer :
- Analyses de sang (pour rechercher une anémie, une infection ou une hypoglycémie)
- ECG ou monitoring cardiaque si une atteinte du cœur est suspectée
- Scanner ou IRM en cas de suspicion de cause neurologique
- Bilans d’équilibre ou d’audition approfondis si une atteinte de l’oreille interne est envisagée
Dans la majorité des cas, un diagnostic est posé grâce à l’histoire détaillée et à l’examen clinique. Même si parfois aucune cause précise n’est retrouvée, il existe des solutions pour soulager vos symptômes. Et, si l’on suspecte un problème grave, des explorations complémentaires seront rapidement mises en route.
Si vos vertiges s’accompagnent de pertes de connaissance, il peut être utile de lire notre article sur les causes des évanouissements et les situations qui nécessitent une attention urgente : Évanouissement / syncope : quand s’inquiéter et que faire.
N’oubliez pas : si les vertiges et les étourdissements sont fréquents et souvent bénins, tout symptôme soudain, intense ou inexpliqué doit amener à consulter sans attendre. Décrire précisément vos sensations et noter leur évolution aidera votre professionnel de santé à poser un diagnostic et vous orienter vers la prise en charge la plus adaptée.